【子宮頸がんの疫学】
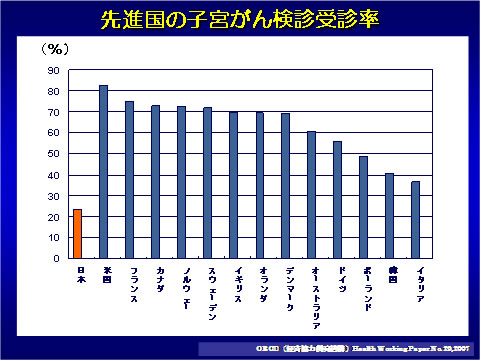
子宮頸がんは女性の罹るがんとしては、乳がんに次いで罹患率の高いがんです。日本国内では、毎年年間約1万人が罹患し、約3000人が子宮頸がんにより死亡しています。特に20~30代の女性が罹患するがんとして第1位となっています。我が国では、後述する子宮頸がんワクチンの普及の遅れから、特に若い世代での罹患の増加が問題になっています。また、本邦においては子宮頸がん検診の検診受診率は22%ほどと低値であり、この受診率の低さも問題となっています。これは欧米における子宮頸がんの検診受診率が70~80%と高い受診率である事と比べると、非常に低い受診率です。ワクチンの普及と検診率の増加が子宮頸がんを予防するにあたり、極めて重要な要素となります。
【子宮頸がんの原因と症状】
子宮頸がんは、ヒトパピローマウイルス(HPV)というウイルスの感染が原因で起こります。HPVは性的接触で感染しますが、HPV自体がごくありふれたウイルスであるために、性経験がある女性のうち50%~80%がHPVに感染していると言われています。従って性経験があれば、誰でもHPVに感染するリスクがありますが、感染しても90%の人は、特に治療しなくても自分の免疫力でHPVは自然に退治され体内から排除されます。しかし、約10%の人は感染が持続し、前癌病変である「子宮頸部異形成」へと移行していきます。子宮頸部異形成へと移行すると、そのうち一部の女性が将来、子宮頸がんを発症することになります。HPV感染から子宮頸がんに進行するまでの期間は、数年から数十年と考えられていますが、異形成の間は一般的には自覚症状に乏しく、がん検診を受診しないと気付かないまま放置されるケースがあります。こうして子宮頸がんに進行すると、不整性器出血や膿性のおりものが出るなどの症状が出ることがあります。検診やワクチンを接種しておらずに症状が出た場合は必ず婦人科を受診してください。
【子宮頸がんの治療】
手術、薬物治療(抗がん剤など)、放射線治療があります。進行度により、それぞれ組み合わせて行われることもあります。
【HPVと病気の関係】
前述のようにHPVはごくありふれたウイルスであり、性交渉によって性器や周辺の皮膚に感染する他、皮膚にできた傷などからも感染します。HPVは現在、報告されているだけで200種類以上もの型に分類されています。このうち、皮膚にできるイボや性器周辺にできる尖圭コンジローマなど良性疾患の原因となる型は6型と11型の2種類が存在しますが、悪性疾患の発症と関連する型(ハイリスク型)のHPVも複数型存在します。子宮頸がんなど発がんと関係するハイリスク型は全部で約14種類あると報告されています。ハイリスク型HPVの中でも、特に16型と18型では子宮頸がんに進行する頻度が高く、子宮頸がんを予防するにあたり、要注意な型と言われています。これらを始めHPVのハイリスク型は子宮頸がんだけでなく、膣がん、肛門がん、口腔がん、陰茎がんなどの発生にも関わっています。
対策としては、原因であるHPVによる感染自体をワクチン接種などで予防する事(1次予防)と、がん検診によるスクリーニングでがんを早期発見・早期治療が出来るようにする事(2次予防)が重要です。1次予防としては、子宮頸がんワクチンを接種する事で、子宮頸部異形成・子宮頸がんの予防効果が期待できます。

【子宮頸がんワクチンについて】
子宮頸がんの原因となるハイリスク型HPVは16型と18型の頻度が高く、この2つの型で全体の50~70%を占めていますが、残りの30~50%程度は他のハイリスク型にも起因しています。子宮頸がんワクチンは、HPV感染を防ぐために開発されたワクチンです。日本で接種可能な子宮頸がんワクチンは2価、4価、9価の3種類が存在します。
2価ワクチン(サーバリックス):2009年に国内発売されたワクチンで、子宮頸がんの主な原因である、16型と18型を予防します。初回接種の1か月後に2回目、初回接種の6か月後に3回目を接種します。
4価ワクチン(ガーダシル):2011年に国内発売されたワクチンで、子宮頸がんの原因である16型、18型のほかに尖圭コンジロームの原因である6型と11型の計4つの型を予防します。初回接種の2か月後に2回目、初回接種の6か月後に3回目を接種します。(2020年12月から任意接種で男性も受ける事が出来ます)
9価ワクチン(シルガード9):2021年に国内発売(国際的には2014年に発売)されたワクチンです。上記の4価ワクチン(6型 11型 16型 18型)に加えて、さらに発がんと関係するハイリスク型(31型 33型 45型 52型 58型)の計9つの型を予防するワクチンです。初回接種の2か月後に2回目、初回接種の6か月後に3回目を接種します。
いずれのワクチンもHPV感染の予防効果はありますが、既に体内に感染してしまったウイルスを除去する作用はありません。従って初めての性交渉を経験する前(HPVウイルスに未感染の状態)に接種を開始する事が望ましいとされています。もちろん性交渉の経験があってもHPV16型、HPV18型に感染していなければ、ワクチンの効果が期待できます。横浜市では、定期接種の対象となる小学校6年生から高校1年の女子は、2価、4価のワクチンを無料で接種する事が出来ますが、9価ワクチンは2022年6月現在のところ任意接種となっており有料になります。
日本では、2013年6月からの副反応問題のため厚生労働省による接種勧奨の差し控えが約9年続いてしまいました。その間に海外でのワクチン接種による子宮頸がん予防に対する良好な成績が相次いで発表され、また副反応に対する大規模な調査結果を踏まえて、ワクチンの安全性も改めて実証されてきました。これらを踏まえて、ようやく厚生労働省により2022年4月より定期接種の積極的接種勧奨が再開されました。この接種勧奨の差し控え期間にあたる1997年4月2日から2006年4月1日生まれの女子は、本来は受けれるはずであった定期接種の機会を逃してしまった可能性があります。その為の救済措置(キャッチアップ接種)として、2022年4月から2025年3月までの3年間は定期接種と同じ扱いで、横浜市ではHPVワクチンを無料で受ける事が可能です。詳しくは各自治体のホームページを見るとよいでしょう。


【子宮頸がんワクチンの効果と副反応について】
スウェーデンの報告では17歳未満のワクチン接種で子宮頸がんリスクが88%も減少しました。英国の報告では12-13歳のワクチン接種で子宮頸がんが88%低下しています。4価ワクチンを接種した場合、約70%程度の子宮頸がんを予防する事ができ、効果は20年間ほど継続すると言われています。また、9価ワクチンに至っては約90%の子宮頸がんを予防する事が出来ます。日本国内の研究でもワクチンの有効性を示す結果が数多く出ており、ワクチンの効果に対して高い評価を得ています。ただし、ワクチンだけで子宮頸がんを100%防げる事は出来ません。必ず、並行して子宮がん検診を受けるよう心掛けたほうが良いでしょう。日本のみならず世界中の報告でHPVワクチンと検診を適切に組み合わせることの重要性が説かれています。
HPVワクチンの副反応として、最も一般的なものに注射部位の痛み・腫れがあります。これらの局所症状は接種した80%程の方に生じるとされています。疼痛のために気分不快を訴える方もいますが、通常は接種した後で、30分間ほど安静にする事で対応することが可能です。これまでにHPVワクチンの安全性について、多くの臨床研究がありますが、これらを統合解析したレビューでは、HPVワクチン接種によって短期的な局所反応(接種部位の反応)は増加するものの、局所反応以外の全身的な反応や重篤な副反応は増加しないと報告されています。定期接種の対象になる方は、医療機関に問い合わせるとよいでしょう。
横浜市 医療法人 和田胃腸科外科医院
